干细胞治疗10例缺血性视神经病变:术后单眼视力最高提升33.3倍,80%患者双眼视功能得到改善
来源: 发布日期:2026-01-22 浏览次数:978次
近年,有学者在《Stem Cell Investigation》期刊发表了一项干细胞眼科治疗研究(SCOTS)相关临床试验,文献显示,10例患者接受自体骨髓干细胞(BMSC)治疗后,80%患者双眼视功能得到明显改善,视力平均提高3.53行,其中单眼视力最高提升33.3倍。

非动脉炎性缺血性视神经病变(NAION)是一种缺血性、非炎症性过程,涉及视神经的视神经前层、内层和后层,是50岁以上人群中常见急性视神经病变,年发病率为每10万人中2.3~10.2例。
NAION通常表现为无痛性视力丧失,症状可持续数小时至数天,视力丧失通常为静态,但在22%~37%非动脉炎性病例中可见进行性加重。NAION发生后4~6周内,视盘出现萎缩,萎缩模式可以是扇形或弥漫性的。
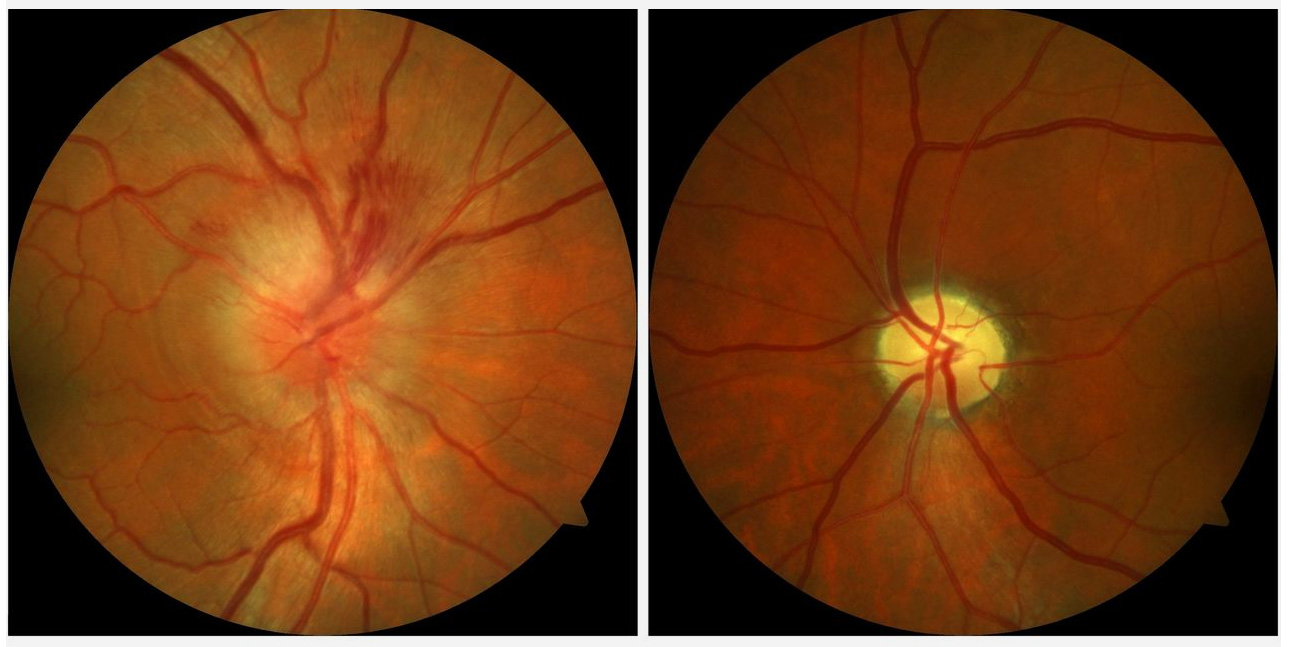
尽管确切发病机制尚不清楚,但研究发现,NAION是由供应前部视神经的小血管灌注不足且视神经头拥挤引起。高血压、低血压、糖尿病、血脂异常、缺血性脑或心血管疾病、贫血、阻塞性睡眠呼吸暂停(OSA)以及吸烟已被认为是NAION危险因素。
NAION治疗方法包括抗凝剂、苯妥英钠、硫酸阿托品、类固醇和球结膜下注射血管扩张剂,但这些方法均未被证实有效。已有多项研究表明,视神经疾病动物模型和患者接受干细胞治疗后,能明显改善其损伤的视功能。
该研究是一项开放标签、非随机的疗效研究,没有安慰剂组或假手术组,符合入组的10例患者均接受BMSC治疗,平均年龄69.8岁,平均视力丧失持续时间9.8年。
BMSC输注方案:方案1:球后和巩膜下注射,随后进行静脉输注;方案2:球后、巩膜下和玻璃体内注射,随后进行静脉输注;方案3:视力较好眼接受方案1和2治疗,视力下降严重眼接受核心玻璃体切除术(PPV),随后视网膜下或视神经内注射,最后进行静脉输注。
患者1:46岁男性右眼(OD)突发视力丧失至手指数,伴Marcus-Gunn瞳孔缺损及上下半视野缺损,诊断为NAION,伴有垂直视野缺损和视盘水肿。术前Snellen视力为OD为20/400,针孔测试(PH)无改善(NI),左眼(OS)为20/50。
OD接受第3方案,OS接受第2方案,无并发症发生。术后1、3、6个月视力均有改善;6个月最佳矫正视力OD 为20/150(提升2.67倍),OS为20/30(提升1.67倍),视野检查显示改善;黄斑厚度在术后9个月达峰值。
患者2:54岁男性,双眼突发NAION失明,伴中心暗点及弓状视野缺损,视乳头水肿,之后右眼白内障术后一周,二次NAION发作,视力骤降,视野持续缺损。术前Snellen视力OD为20/200,OS为3英尺手动计数(CF)。
OD接受第2方案,OS接受第3治疗方案,手术顺利完成。3个月时,视野显示OD有改善,OS未变化,OCT示黄斑区增厚;9个月时,Snellen视力OD为20/100-1(提升2倍),OS仍为3英尺CF(无变化)。
患者3:56岁男性,右眼突发视力骤降,伴下鼻侧视野缺损、瞳孔散大及视神经乳头水肿,符合NAION表现,血液学检出莱顿因子V杂合阳性、MTHFR基因纯合突变,予阿司匹林及叶酸治疗。术前Snellen视力OD为20/30-2,OS为6英尺数手指,双眼眼压正常。
OD接受第2方案,OS接受第3治疗方案。Snellen视力OD从术后第4个月到第12个月缓慢改善。OS在术后2周即有所改善,并在12个月时持续改善,视野检查未见明显变化。
患者4:41岁男性,10年糖尿病史,双眼增殖性糖尿病视网膜病变,OS突发失明,视盘水肿符合NAION,OD白内障术后NAION发作,进展为青光眼,视野鼻侧8度、颞侧11度。术前Snellen视力OD为20/60-2,OS无光感(NLP)。
OD接受第2方案,OS未接受治疗。在7个月的随访中,患者Snellen视力改善至20/50-2(提升1.19倍),视野鼻侧视野12度,颞侧25度,眼压保持稳定,平均RNFL明显增加,黄斑厚度略微增加。
患者5:53岁男性,肾功能受损,OD突发NAION致视力20/400,9年后痛风用别嘌醇并发肾衰,肾移植后OD行白内障术后视力有所改善,OS突发NAION,术前Snellen视力OD为20/100-1,OS 为20/200。
OD接受第2方案,OS接受第3治疗方案。术后8个月,OD视力为20/80(提升1.26倍),OS为20/200(无变化)。OD正确识别了19张石原色板中的15张,双眼伴有上方高低视野缺损和下鼻方缺损。此外,经治疗后,他获得驾驶执照。
患者6:75岁女性,30年糖尿病、溃疡性结肠炎及10年甲减,OD突发NAION失明,之后OS突发NAION,阿瓦斯汀治疗3次,3年后右眼再失明,伴右侧偏盲,双眼色觉缺失,视野右侧偏盲及左侧岛状。术前Snellen视力OD为4英尺CF,OS为3英尺CF。
双眼第2方案治疗,术后1个月,OD可以辨认8个色板;术后3个月,能够近距离阅读;术后6个月,Snellen视力OD为20/150,OS为20/400(略微下降),双侧视野有所改善。相比术前,OD黄斑OCT有所改善,OS黄斑厚度略有下降。
患者7:50岁男性,2型糖尿病及高血压,OD急性NAION失明,10年后心梗置4支架,服胺碘酮致心律失常,数月后双眼色觉丧失,OS急性失明伴视盘水肿,诊为NAION合并视乳头水肿。术前Snellen视力OD为20/400,OS为4英尺CF。
OD使用第2方案,OS使用第3方案。术后1周,OD视力为20/250,OS为手动感光(HM);术后1个月,OD为20/200,OS为6英寸CF;术后4个月,OD仍为20/200(提升2倍);术后13个月,OD较4个月时无明显变化,OS为3英尺CF(略微下降)。
患者8:62岁男性,有高血压病史,OS出现NAION,10年后OD出现同样病变,术前Snellen视力OD为20/1333,左眼为20/100-1。
OD接受第3方案,OS接受第2方案治疗。术后5周,OD视力为20/480-2,OS为20/80-1(提升1.25倍);术后10周,OD视力为20/480-4(提升2.78倍),较术前改善了1行。
患者9:73岁男性,表现为周边视野障碍和中心视力下降,因1年前主动脉夹层服用胺碘酮,怀疑胺碘酮中毒(典型表现:视盘水肿、停药后视力改善),但患者无此表现,故确诊为NAION。术前视力OD为HM,OS为20/50+1。
双眼均接受第二方案治疗。术后3个月,OD睫状体麻痹屈光检查显示为20/60+2(提升33.3倍),增加了14行,OS维持不变,为20/50+2。
患者10:63岁男性,被诊断为NAION,高血压控制差,疑胃肠出血致贫血,CT示小血管缺血,4年后双眼视力骤降至CF,术前视力OD为20/1600,OS矫正近视与屈光不正后为20/400。双眼几乎完全失去视野。
OD使用第3方案,OS使用第2方案。术后8个月,患者双眼未经矫正视力均为20/300(右眼提升5.3倍,左眼提升1.3倍),OD视力约改善7行,OS改善1行。
总 结:在该研究中,BMSC治疗使大部分NAION患者的视力得到显著改善,改善通常在术后6个月内显现,其中有患者单眼视力改善超过30倍以上。此外,还发现视力丧失的持续时间似乎并不影响眼睛对治疗有益反应。
参考资料:
















