干细胞治疗5例薄子宫内膜不孕患者:术后内膜增厚2倍以上,2例成功妊娠
来源: 发布日期:2026-03-28 浏览次数:434次
近年,有团队在《Cureus》发表一项前瞻性试点研究成果,证实自体脂肪组织来源干细胞(ADSC)治疗,可安全改善反复着床失败患者的子宫内膜厚度,其中2例成功实现临床妊娠,为薄子宫内膜相关不孕提供再生治疗新思路。

子宫内膜过薄是辅助生殖技术中着床失败核心诱因,临床通常将黄体生成素峰值当日内膜厚度<7mm定义为薄型内膜,这类患者即便多次胚胎移植,也难以实现稳定着床,是难治性不孕症重要类型。
传统雌激素、阿司匹林、西地那非等方案疗效有限,PRP宫内输注虽有一定效果,但对高龄、重度薄内膜患者作用不佳,临床亟需更安全有效的干预手段。
前期动物实验已证实,子宫内输注ADSC可有效修复薄子宫内膜微环境,促进内膜增殖与血管生成。基于此,该团队开展了一项人体临床试验,聚焦重度反复着床失败患者的安全性与初步疗效。
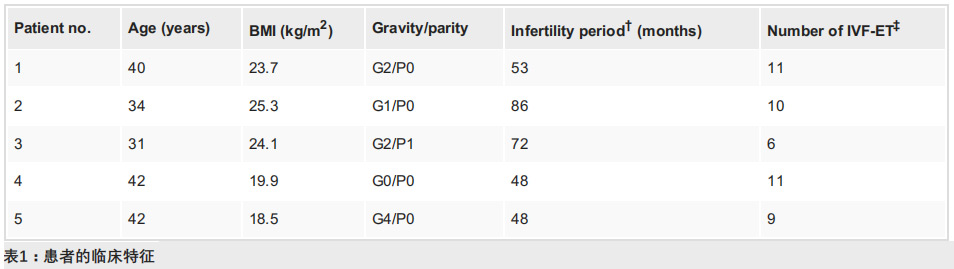
患者筛选:共纳入5例反复着床失败不孕症女性,年龄31-42岁,平均不孕时长61.4个月,既往平均胚胎移植次数达9.4次。所有患者均符合重度薄内膜、多次辅助生殖着床失败标准,且排除恶性肿瘤、活动性感染、严重基础疾病等禁忌,经伦理批准与知情同意后入组。
细胞获取与输注流程:全麻条件下采用肿胀麻醉吸脂术,从患者臀部采集150-360mL脂肪组织,经Celution系统自动化分离制备ADSC,细胞悬液联合透明质酸与雌二醇,在患者月经结束7天内完成两次宫内输注,输注后保持体位15分钟防止渗漏。
安全性评估:5例患者在输注期间及随访期内,均未出现腹痛、发热、局部疼痛等不适,生命体征平稳。实验室检查显示,白细胞计数、C反应蛋白、D-二聚体等炎症与凝血指标无异常升高,妇科检查与影像学评估未见子宫压痛、宫腔异常等不良表现。
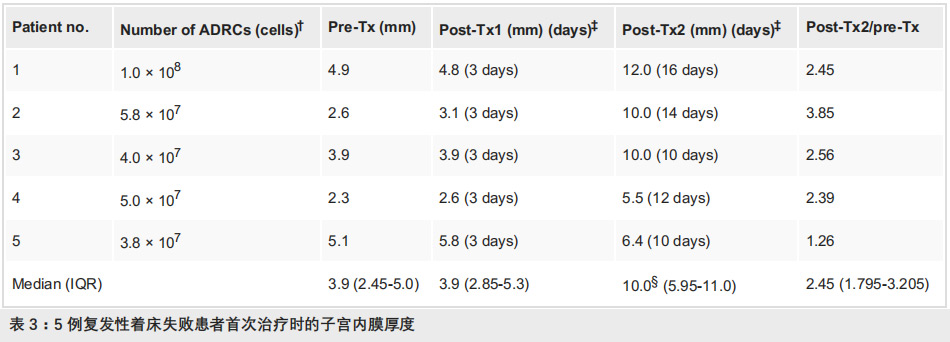
宫内膜改善情况:治疗前患者分泌期内膜平均厚度仅3.8±1.3mm,首次输注后10–16天,内膜厚度提升至8.8±2.8mm,平均增厚2倍以上,差异具有统计学意义。其中3例患者内膜厚度超过8mm,达到理想胚胎着床的内膜条件,为后续移植奠定基础。
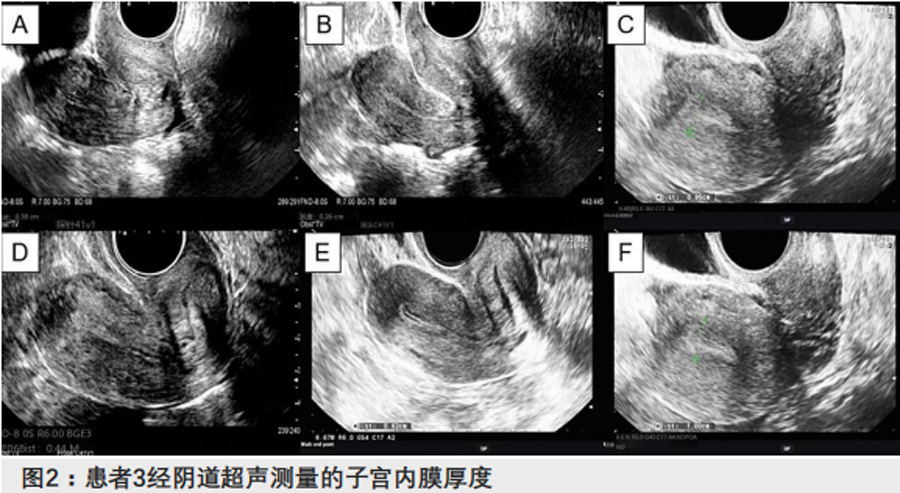
妊娠情况:胚胎移植随访阶段,5例患者完成多周期移植,其中2例经阴道超声明确检测到宫内妊娠囊与胎心搏动,实现临床妊娠。
尽管这2例患者后续在孕8–10周出现胎心消失,但已充分证明ADSC可有效重建内膜容受性,让原本着床无望的患者重新获得妊娠机会,疗效显著优于传统保守治疗。
疗效与年龄之间的关联:研究进一步发现,3例40岁及以下患者内膜厚度均突破8mm,2例42岁患者内膜改善相对有限,提示年轻患者可能从该疗法中获益更明显。此外,ADSC联合激素方案的时机、细胞输注剂量,均可能影响最终妊娠结局。
与骨髓干细胞、经血干细胞、PRP等疗法相比,ADSC具备取材便捷、细胞获取量充足、再生修复潜力明确等优势,在40岁以下患者中获益更为显著,适合薄子宫内膜及反复着床失败人群。该疗法采用自体细胞输注,无免疫排斥风险,操作简便,医疗成本相对可控,具备较好的临床转化前景。
作为小样本试点研究,本研究存在未设置对照、样本量小、最佳细胞剂量与移植间隔尚未明确等局限性。但研究已清晰证明,自体ADSC宫内输注安全可行,可显著改善子宫内膜微环境与厚度,帮助难治性患者实现妊娠。
总 结:自体脂肪来源干细胞宫内输注,是一种安全、简便、有效的再生医学手段,可显著增加反复着床失败患者的子宫内膜厚度,重建宫腔容受性。
未来通过扩大样本量、优化给药方案、延长随访周期,有望成为薄子宫内膜不孕的标准化辅助治疗,为更多不孕症家庭带来生育希望。
参考文献:
Yotsumoto F, Yoshikawa K, Hirakawa T, et al. (March 29, 2024) Safety and Potential Effect of Intrauterine Infusion of Autologous Adipose TissueDerived Regenerative Cells in Patients With Implantation Failure: A Pilot Study. Cureus 16(3): e57220. DOI 10.7759/cureus.57220.
















