85.3%有效率,单眼视力最高提升300%,干细胞治疗遗传性青少年黄斑变性效果显著
来源: 发布日期:2026-04-09 浏览次数:403次
斯塔加特病(Stargardt disease, STGD),又称少年型遗传性黄斑变性或眼底黄色斑点症,是最常见遗传性黄斑营养不良疾病,属于一种慢性、进行性、双眼对称性的视网膜病变,患者中心视力多呈缓慢进行性下降,严重者可进展至法定盲。
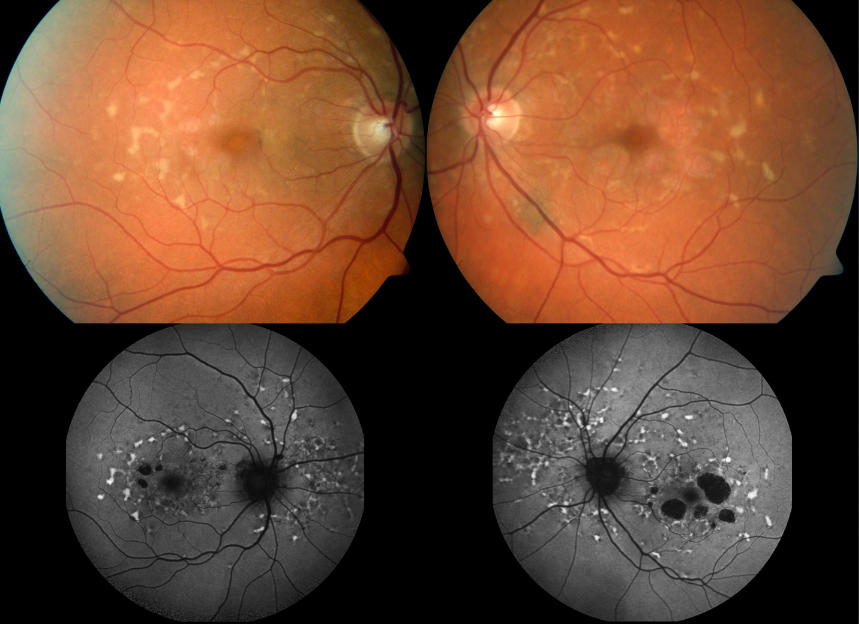
该病以ABCA4基因突变所致STGD1型最常见,占比超过95%;核心致病机制为毒性视黄醇代谢产物堆积,引发视网膜色素上皮细胞损伤与感光细胞凋亡。目前临床仍缺乏有效根治手段,常规干预仅能延缓进展,难以逆转已发生的视力损害。
干细胞可通过神经保护作用挽救休眠感光细胞,减轻局部慢性免疫损伤;能够向受损细胞转移线粒体、溶酶体等关键结构,改善细胞能量代谢与废物清除能力;同时分泌多种神经营养因子与外泌体,调节视网膜微环境,延缓细胞凋亡。
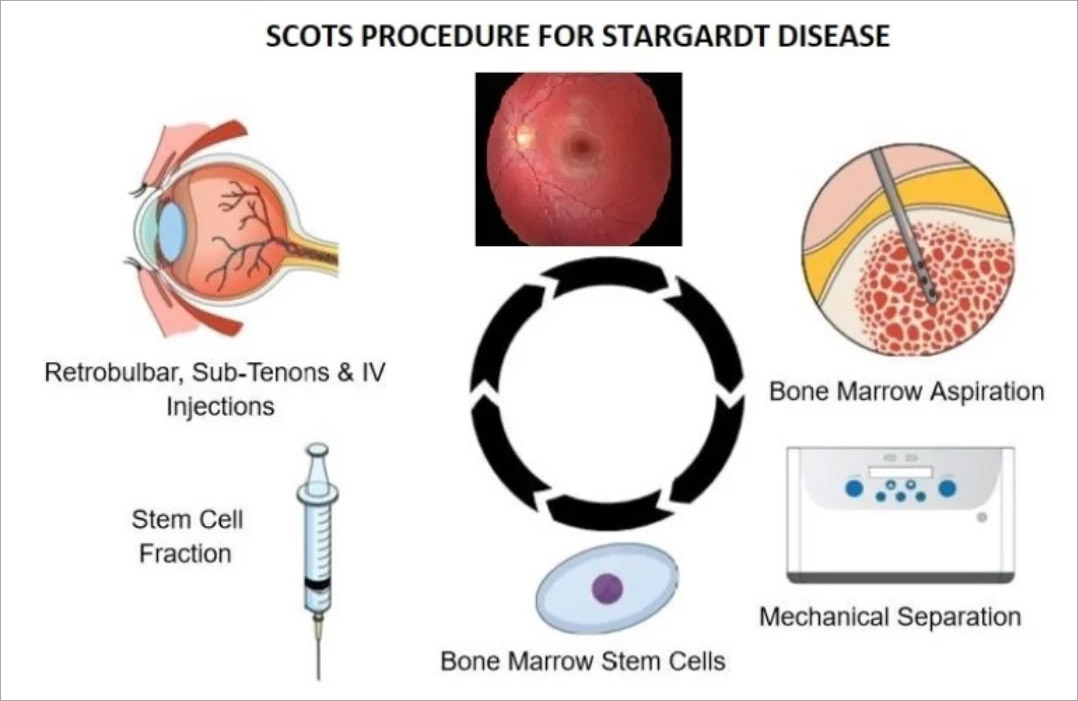
干细胞眼科治疗研究(SCOTS)为美国 NIH 注册临床研究,聚焦自体骨髓源性干细胞(BMSC)治疗遗传性眼底病变。一项发表于《Medicines》SCOTS结果显示,自体BMSC治疗可显著改善STGD患者视功能,单眼视力最高提升300%(从20/400改善至20/100),总体有效达85.3%。

研究设计:共纳入17例(34只患眼),均符合STGD诊断标准且存在持续视力损伤,年龄≥18周岁。采用非随机、开放标签、历史对照设计,未设置安慰剂或假手术组。
治疗方法:所有干细胞均取自患者自体骨髓,经分离纯化后制备成BMSC,由经验丰富医师通过球后、巩膜下、玻璃体内、视网膜下及静脉多途径给药。术前全面评估眼部与全身状况,术后按规定时间节点完成规范随访,保障治疗流程严谨可控。
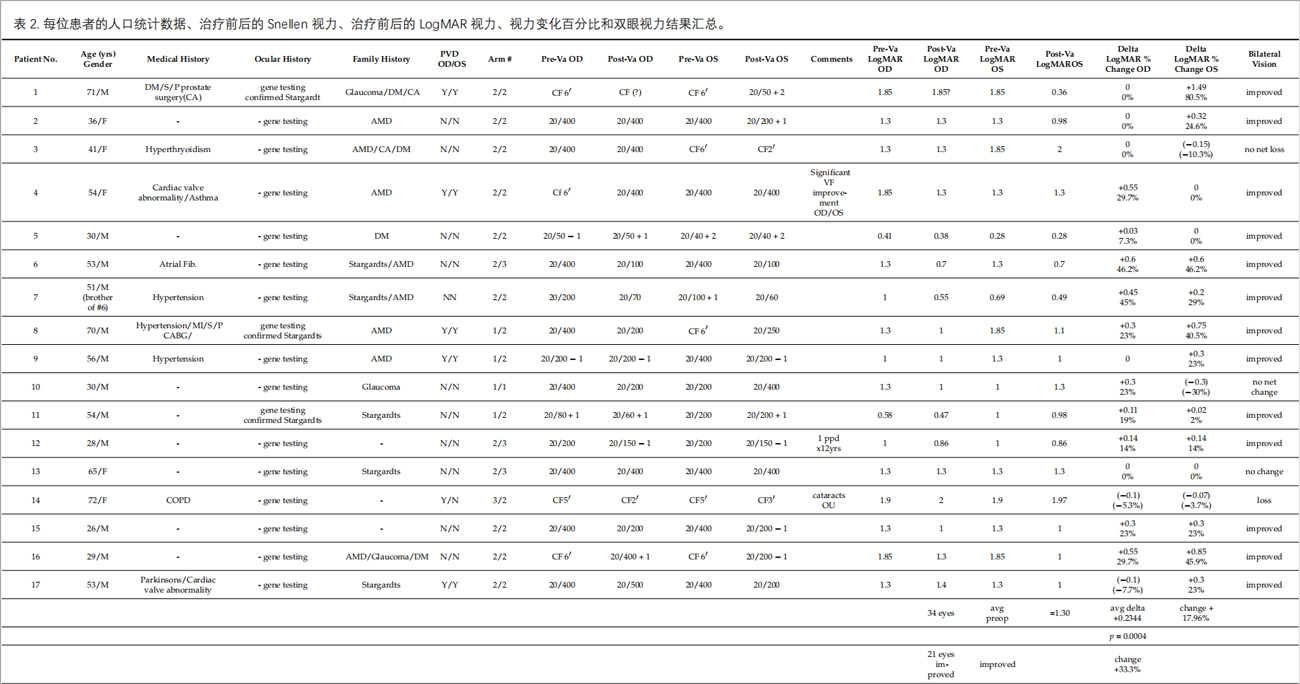
视力改善情况:1年随访显示(表2),34只患眼中21只视力改善(61.8%),8只保持稳定(23.5%),5只出现自然进展(14.7%),总体有效控制率达85.3%。与基线相比,17例患者双眼平均视力提升约55.76%,约1.56倍,其中患者1和6为视力改善最明显,提升约300%(4倍)。
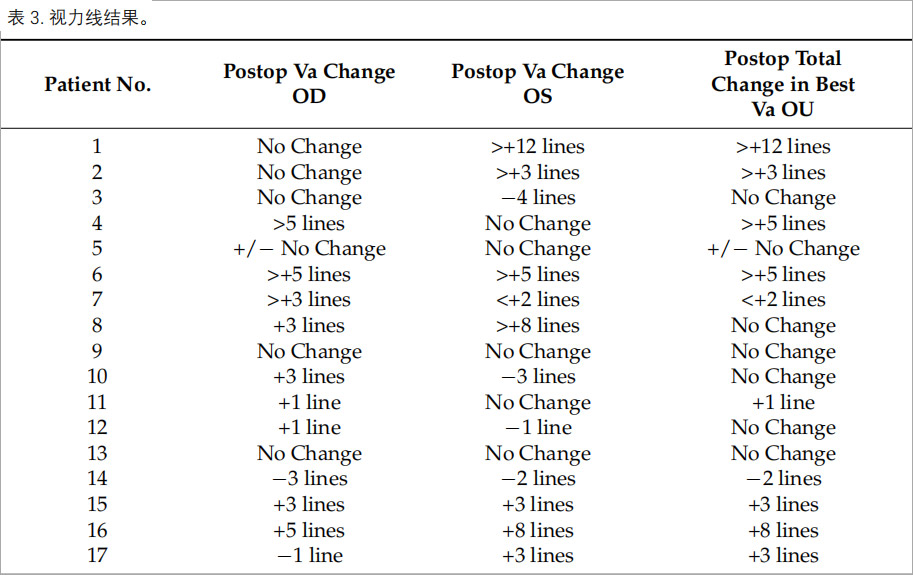
整体获益情况:17例患者中13例单眼或双眼视力改善,占比76.5%;3例视力无明显下降,占比17.6%;仅1例病情持续进展,94.1%患者实现视力改善或稳定(表3)。这与未经治疗的STGD患者形成鲜明对比,干细胞治疗有效阻断了视力恶化进程。
电生理与结构指标:多焦视网膜电图与全视野ERG检测显示,视网膜细胞对光刺激的反应振幅显著提升,潜伏期明显缩短,提示感光细胞与神经传导功能同步修复。
外层视网膜厚度较术前增加,黄斑区结构得到有效保护,与视力改善结果相互印证,证实BMSC对视网膜结构与功能的双重修复作用。
安全性数据:术中及术后1年随访未出现感染、出血、炎症加重等眼部不良事件,亦无全身严重不良反应。5只视力下降眼经评估为疾病自然进展,与治疗无关,提示自体BMSC治疗安全性与耐受性良好。
与维生素A衍生物、胚胎干细胞移植、基因治疗等方案相比,自体BMSC治疗优势显著:无需配型、无免疫排斥风险、多途径给药、创伤微小,兼具良好有效性与安全性,具备临床推广潜力,可为STGD患者提供可及的新治疗选择。
总 结:上述研究结果表明,自体骨髓干细胞治疗STGD安全可行,1年随访期内超九成患者视力改善或稳定,视力提升具有高度统计学意义,该疗法突破传统治疗局限,为遗传性黄斑变性提供全新干预思路。
后续研究可进一步扩大样本量、完善基因分型并延长随访时间,以明确长期疗效与最优治疗方案,推动该技术在眼底遗传病领域的临床应用。
参考资料:
Weiss, J.N.; Levy, S. Stem Cell Ophthalmology Treatment Study (SCOTS): Bone Marrow-Derived StemCells in the Treatment of Stargardt Disease. Medicines 2021, 8, 10.10.3390/medicines 8020010.














